Angioplastie d'une carotide
Sténose de carotide et prévention de l'AVC
Résumé :
La sténose carotidienne correspond au rétrécissement d’une artère carotide, le plus souvent dû à une plaque d’athéromatose, et expose à un risque d’AVC par embolie ou diminution du débit sanguin.
Le stenting carotidien est un traitement endovasculaire mini-invasif visant à dilater l’artère et à maintenir son ouverture grâce à un stent. Le diagnostic repose d’abord sur l’échographie-doppler, puis sur un angio-scanner ou une angio-IRM. Le choix du traitement (surveillance, endovasculaire ou chirurgie) dépend du risque d’AVC évalué en équipe pluridisciplinaire.
Une intervention est souvent recommandée en cas de sténose >70 %, surtout si un AVC récent est survenu. L’angioplastie se fait sous anesthésie locale via l’artère fémorale ou radiale et comporte des risques rares mais possibles (hématome, AVC, resténose). Un suivi rapproché et des précautions post-opératoires sont nécessaires après la procédure.
Symptômes les plus fréquents
- Aucun symptôme: la sténose de carotide peut rester asymptomatique.
- AVC (Accident vasculaire cérébral) : apparition brutale d’une baisse de force ou d’un trouble de la
sensibilité d’un membre ou de la face, d’un trouble de la vision, ou d’une difficulté d’élocution ou de
compréhension. Les symptômes peuvent être transitoires ou permanents.
Qu'est ce qu'une sténose de carotide (artère qui se bouche)
Les carotides sont les artères principalement responsables de l’apport du sang au niveau du cerveau
La sténose (ou rétrécissement) d’une artère carotide est une maladie fréquente liée le plus souvent
au développement de plaques d’athéromatose au niveau de la paroi de la carotide. La plaque
d’athéromatose est un dépôt par accumulation de différents éléments (graisse, sang, tissus
fibreux…) sur la paroi interne d’une artère, diminuant ainsi progressivement le diamètre de l’artère.
Si la sténose est sévère, le patient est à risque de développer un AVC (accident vasculaire cérébral)
par embolie (mobilisation d’un fragment de plaque ou caillot formé à la surface de l’artère carotide
vers une artère du cerveau) ou par diminution du débit sanguin vers le cerveau.
Les causes :
L’athéromatose peut toucher toutes les artères de l’organisme. Elle est favorisée par l’ensemble des
facteurs de risque de l’athéromatose incluant le tabac, le diabète, l’excès de cholestérol,
l’hypertension artérielle, la sédentarité, le surpoids, l’âge, les antécédents familiaux.
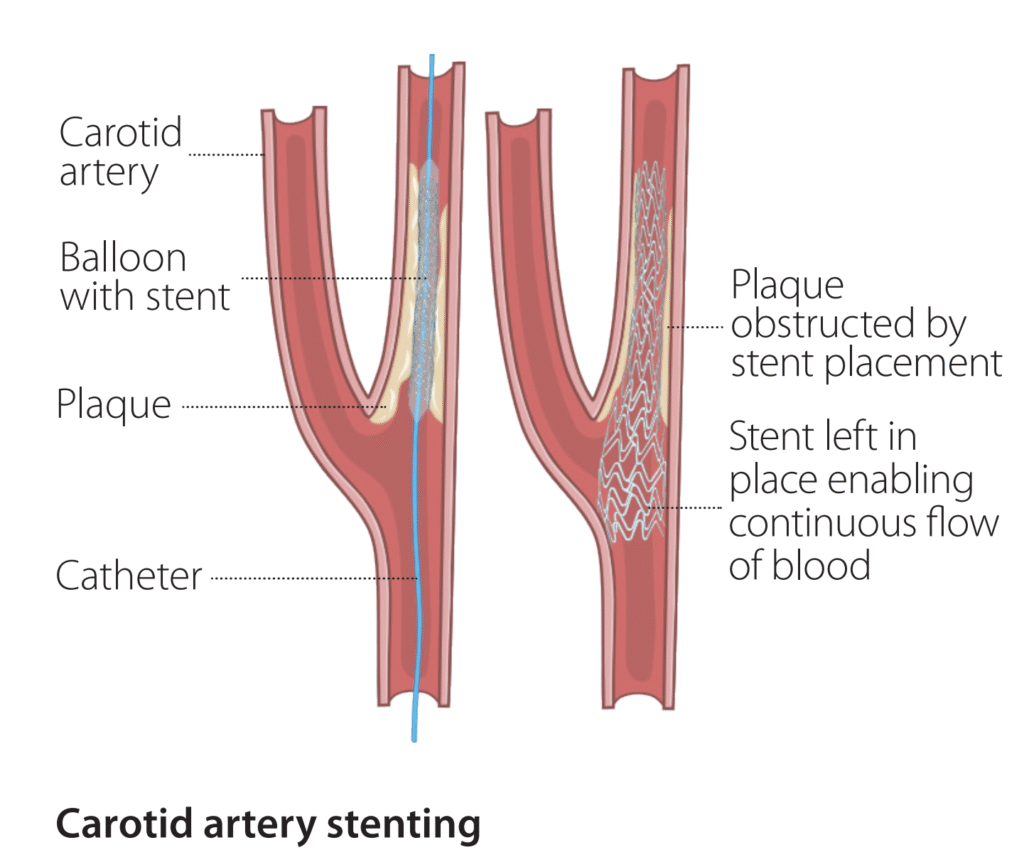
Qu'est ce que l'angioplastie et le stenting
L’angioplastie ou stenting d’une artère carotide est un traitement endovasculaire mini-invasif
alternatif à la chirurgie pouvant être proposé pour certains patients ayant un rétrécissement (appelé
sténose) d’une carotide. Son but est de supprimer le rétrécissement et d’améliorer le flux sanguin au
sein du vaisseau.
L’ « angioplastie» consiste à dilater un vaisseau sanguin bouché à l’aide d’un ballon, dans le but de supprimer un rétrécissement ou un obstacle, et d’améliorer le flux sanguin au sein du vaisseau.
Le « stenting » est la mise en place d’un tuyau dans l’artère formé d’un réseau de mailles métalliques, appelé « stent », et dont le but est de maintenir le vaisseau sanguin ouvert.
Mise au point diagnostique à réaliser et traitements
L’examen à réaliser en première intention est une échographie-doppler. Une fois le diagnostic de
sténose posé, un angio-scanner ou une angio-IRM est réalisé pour confirmer le diagnostic et/ou
planifier une éventuelle intervention.
Votre cas sera discuté en réunion pluridisciplinaire (neurologue, neuroradiologue interventionnel,
chirurgien vasculaire, angiologue) afin de déterminer le traitement le plus adéquat pour votre cas. Le risque de développer un AVC sera évalué par l’équipe médicale:
- Si votre risque de développer un AVC est jugé faible, un traitement conservateur est recommandé.
- Si votre risque de développer un AVC est jugé élevé, une intervention sera envisagée si les bénéfices
attendus de l’intervention dépassent largement les risques inhérents à l’intervention.
Le choix de la technique se posera entre une intervention endovasculaire mini invasive (angioplastie-stent) ou une intervention chirurgicale (endartériectomie).
Indications: qui est candidat à une intervention?
- Il est recommandé de traiter une sténose de plus de 70% ayant provoqué un AVC dans les 6 mois.
- Pour les sténoses de 50-69%, une intervention peut être considérée dans des cas très particuliers.
- Chez les patients ayant une sténose de plus de 70% sans AVC récent, une intervention peut être
considérée si un ou des facteurs de risque de faire un AVC sont identifiés dans la mise au point.
Préparation avant l’intervention
Certains médicaments doivent être diminués ou arrêtés avant l’intervention ; il est important que
votre médecin soit informé de tous les médicaments que vous prenez.
Une prise de sang récente est requise (formule sanguine, coagulation, fonction rénale).
Déroulement de l’intervention
Cette intervention très peu douloureuse se déroule sous anesthésie locale et dure de 30 minutes à 1
heure selon les cas.
Ce traitement endovasculaire consiste à ponctionner l’artère fémorale (au niveau du pli de l’aine) ou l’artère radiale (au poignet) et y introduire différents dispositifs médicaux permettant de dilater l’artère malade grâce un ballon (=angioplastie) puis mettre en place un stent (= tuyau en métal) dans l’artère.
Avantages de l'angioplastie-stenting: pourquoi traiter ?
Traiter une sténose de la carotide permet de réduire significativement le risque d’AVC en rétablissant un flux sanguin adéquat vers le cerveau. Cela améliore la sécurité du patient à long terme en prévenant les complications potentiellement graves liées à l’obstruction de l’artère.
Risques de l'angioplastie-stenting
Les complications de cette intervention sont rares. Toutefois, comme chaque intervention, il existe
des risques liés à la procédure qui peuvent survenir:
- Hématome au niveau du point de ponction: c’est la complication la plus fréquente.
L’hématome est habituellement spontanément résolutif en une à quelques semaines. Un saignement spontané le plus souvent superficiel peut également survenir en raison de la prise de médicaments antiagrégants après le traitement. - AVC (accident vasculaire cérébral): dans environ 1 à 4 % des cas selon les études. Durant
l’intervention, un fragment de plaque peut se détacher ou un caillot peut se former et occlure une artère du cerveau. Ceci peut n’entraîner aucun symptôme ou au contraire des
symptômes handicapants transitoires ou permanents. - Resténose: dans de rare cas, il peut se produire une récidive du rétrécissement malgré le stent
Après le traitement
L’intervention nécessite une courte hospitalisation pour surveillance neurologique (le plus souvent
une nuit). Vous resterez allongé au minimum 6 heures pour éviter la survenue d’un hématome au point de ponction. A votre retour à la maison, vous devez vous reposer 24 heures, ne pas conduire durant 24 heures ni
effectuer d’exercice physique intense dans les 48 heures suivant l’intervention.
Appelez votre médecin :
- Si vous constatez un saignement, un gonflement, une modification de couleur au niveau de
la zone de ponction de l’artère. - Si vous développez des symptômes neurologiques (perte de force d’un bras, paralysie
soudaine d’une partie du visage, problème d’élocution et difficulté de compréhension).
Le suivi du patient
Un suivi étroit sera prévu après l’intervention incluant un contrôle par échographie-doppler et une
consultation spécialisée chez un neurologue.
Bonati LH. et al. European Stroke Organisation guideline on endarterectomy and stenting for carotid
artery stenosis, Eur Stroke J 2021.
.